Le placenta est un organe temporaire, unique à la grossesse. Il se forme après la fécondation, lors de l’implantation de l’œuf dans la paroi de l’utérus (l’endomètre). Cet organe autonome assure une connexion vitale entre la mère et le bébé tout au long de la grossesse. À l’accouchement, il est expulsé naturellement ou retiré manuellement, selon la situation.
Une passerelle entre la mère et le bébé
Grâce au cordon ombilical, le placenta relie la circulation sanguine de la mère à celle du bébé, tout en évitant que les deux sangs ne se mélangent directement. Il permet le transport d’oxygène, de dioxyde de carbone et de nutriments essentiels au bon développement du fœtus. Il agit aussi comme un filtre : il protège le bébé contre certaines substances potentiellement nocives (médicaments, microbes, parasites) et joue un rôle dans la défense immunitaire.
L’échographie de mi-grossesse : un moment clé
Lors de l’échographie de 20 semaines (mi-grossesse, échographie morphologique), votre professionnel·le de la santé évaluera plusieurs éléments, dont la position du placenta. Il pourra vous dire qu’il est marginal, bas inséré, prævia partiel ou prævia complet. Ces termes désignent simplement la position du placenta par rapport au col de l’utérus.
L’implantation du placenta : un positionnement variable
Lors de la nidation de l’œuf fécondé dans l’endomètre de l’utérus, se forme le placenta. Celui-ci permet une circulation fœto-maternelle nécessaire pour la croissance du bébé et la bonne évolution de la grossesse. Toutefois, il y a plusieurs endroits où le placenta peut ainsi se développer, dépendamment du lieu de l’implantation.
Lors de l’échographie de la 20e semaine de grossesse, le médecin s’attardera à vérifier où est situé votre placenta pour en aviser l’intervenant qui suit votre grossesse afin de prévenir certaines complications, s’il y a lieu. La position du placenta dépend du lieu initial de son implantation. Il peut être :
- Bas inséré, lorsqu’il est situé dans le bas de l’utérus, près du col.
- Marginal, lorsqu’il touche le bord du col utérin.
- Prævia partiel, s’il recouvre partiellement l’ouverture du col.
- Prævia complet, s’il recouvre entièrement le col de l’utérus.
Heureusement, dans environ 90 % des cas, un placenta bas ou marginal « remonte » naturellement avec la croissance de l’utérus.
Suivi et précautions en cas de placenta prævia
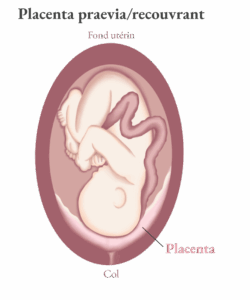 Lorsqu’un placenta prævia est détecté à la mi-grossesse, cela ne signifie pas nécessairement une complication grave. Toutefois, un suivi attentif est nécessaire. Si vous avez déjà eu un placenta prævia lors d’une grossesse précédente, le risque de récidive est plus élevé.
Lorsqu’un placenta prævia est détecté à la mi-grossesse, cela ne signifie pas nécessairement une complication grave. Toutefois, un suivi attentif est nécessaire. Si vous avez déjà eu un placenta prævia lors d’une grossesse précédente, le risque de récidive est plus élevé.
Dans certains cas, notamment si le placenta reste près ou sur le col en fin de grossesse, votre médecin pourrait vous donner des consignes précises en cas de saignement. Un suivi échographique est généralement prévu vers 30-32 semaines pour vérifier l’évolution de la situation.
Si le placenta demeure en position trop basse, un accouchement par césarienne sera recommandé, souvent planifié autour de 38 semaines ou plus tôt si des symptômes se manifestent (comme des saignements).
Le placenta après l’accouchement
Qu’il s’agisse d’un accouchement vaginal ou par césarienne, le placenta est retiré après la naissance du bébé. Il est considéré comme un déchet anatomique et biomédical, en raison du risque de transmission de certaines maladies infectieuses (VIH, hépatites, etc.). Pour cette raison, plusieurs établissements de santé refusent de le remettre aux familles, même sur demande, conformément à leurs politiques internes.
D’autres complications liées au placenta
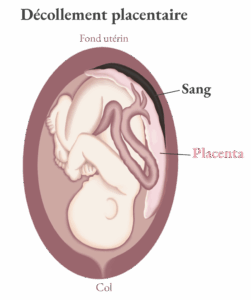 Outre la question de sa position, d’autres conditions peuvent affecter la fonction placentaire, comme :
Outre la question de sa position, d’autres conditions peuvent affecter la fonction placentaire, comme :
- La prééclampsie
- Le décollement placentaire
- Le retard de croissance intra-utérin (petit poids à la naissance)
- La perte fœtale tardive
Environ une grossesse sur six est concernée par un problème lié au placenta. C’est pourquoi sa surveillance est une priorité tout au long du suivi prénatal.
En résumé : le placenta est un organe central pour la santé du bébé et le déroulement de la grossesse. Bien qu’il puisse parfois poser des défis, la plupart des situations sont bien prises en charge grâce à un suivi attentif. En prenant soin de vous, vous offrez aussi le meilleur départ possible à votre bébé.
Marie Fortier
La spécialiste des bébés
Révisé par Catherine Belley, infirmière.
Mise à jour : avril 2025.
Références :
-
Gouvernement du Québec. (2022). Placenta praevia et placentation anormale. CIUSSS de l’Est-de-l’Île-de-Montréal. Repéré le 8 avril 2025 à https://ciusss-estmtl.gouv.qc.ca/sites/ciusssemtl/files/media/document/placenta-praevia-placentation–cpsfe187%282022%29.pdf
-
Société des obstétriciens et gynécologues du Canada (SOGC). (2020). Ligne directrice n° 402 : Diagnostic et prise en charge du placenta praevia. Repéré le 8 avril 2025 à https://www.jogc.com/article/S1701-2163(19)30726-1/abstract
-
Parents.fr. (s. d.). Grossesse : le point sur les anomalies placentaires. Repéré le 8 avril 2025 à https://www.parents.fr/grossesse/sante/grossesse-pathologique/grossesse-le-point-sur-les-anomalies-du-placenta-78303
-
Lowdermilk, D. L., Perry, S. E., & Cashion, K. (s. d.). Soins infirmiers en périnatalité (2e éd.). Montréal : Chenelière Éducation.





