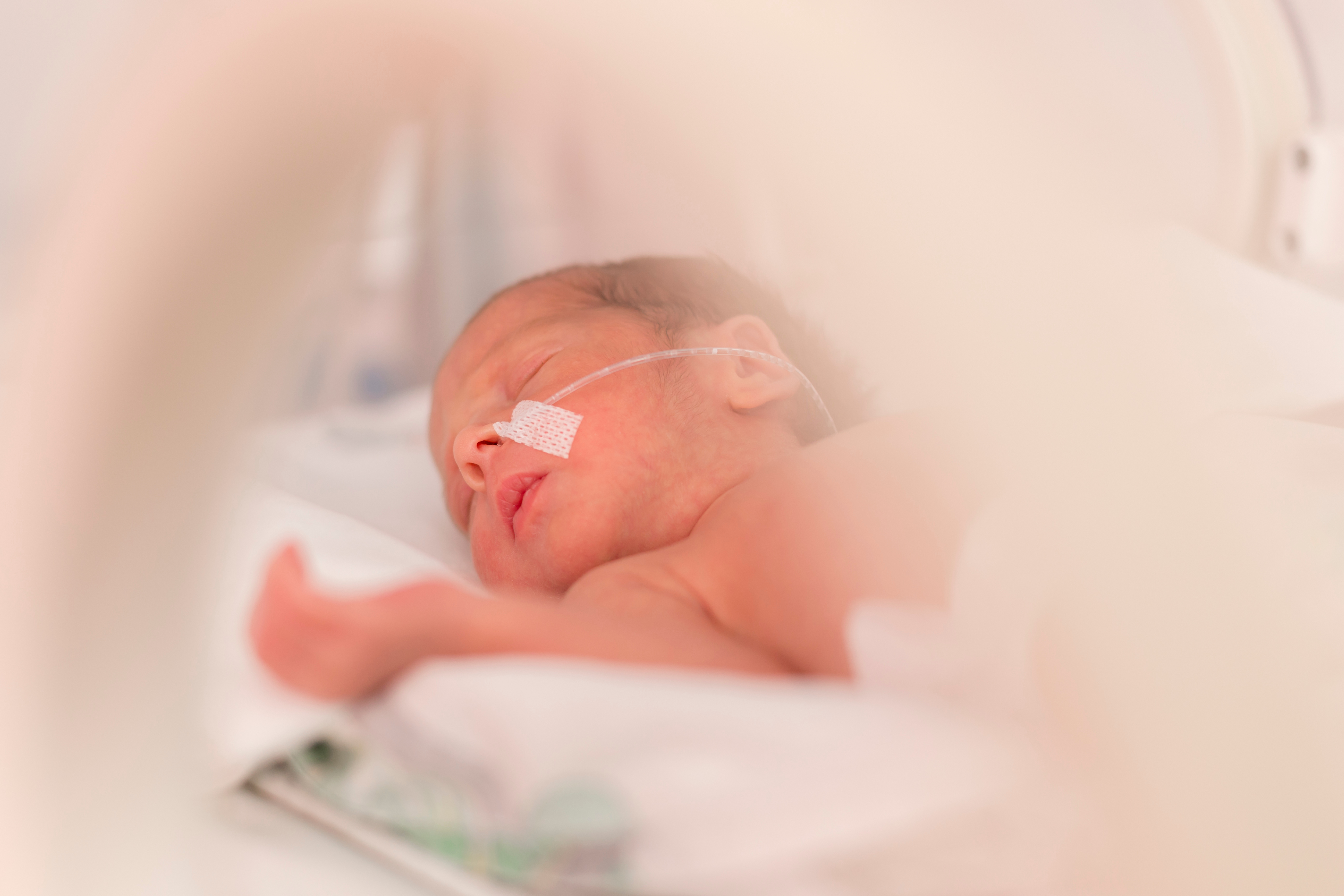
Bonjour les parents,
L’univers de la prématurité est un vaste monde. Tel que je l’ai expliqué dans le billet Qu’est-ce que la prématurité?, il y a différents niveaux de prématurité, différents vécus chez les femmes, les hommes et les familles, avec une adaptation et un attachement qui peuvent être plus longs à développer compte tenu de la séparation de l’enfant à ses parents.
Dans ce billet :
- Les impacts possibles de la prématurité sur le développement d’un bébé
- Prématurité et allaitement
- Le retour à la maison avec le bébé prématuré
- Le bébé prématuré et son développement
Un bébé né avec une très grande prématurité est un être fragile et vulnérable face à plusieurs complications parce que son système est encore très immature. Naître 12 semaines avant son terme n’est pas une mince affaire. Une grossesse est faite pour parfaire, tout au long des 40 semaines, les fonctions du bébé à naître afin que son développement soit optimal lors de son arrivée dans le monde extra‑utérin. Chaque système vital d’un être humain, chaque membre du corps, chaque structure se fabrique selon une cadence, un rythme biologique bien établi par la nature. On parle de jours, de semaines et de mois avant d’aboutir à la maturité. Même nouveau‑né, un bébé a encore des systèmes immatures, et ce, même si son apparence extérieure semble raffinée et complète.
Par ce billet, je vais tenter de vous expliquer plus précisément la fragilité, l’immaturité d’un prématuré à travers ses différents systèmes. Cela vous aidera très certainement à mieux le connaître dans toute son entité. Je vous préciserai également l’impact de la prématurité sur l’allaitement maternel, sur le retour à la maison et sur le développement du bébé dans les années qui suivront sa naissance.
Les impacts possibles de la prématurité sur le développement d’un bébé
Au niveau respiratoire :
Un bébé aura sa fonction respiratoire en développement jusqu’aux dernières semaines de la grossesse. En effet, le développement des alvéoles pulmonaires demeure incomplet tant que la substance, le surfactant, ne soit disponible pour permettre aux alvéoles (sacs) de bien s’ouvrir et de permettre les échanges gazeux nécessaires à la survie du bébé.
Habituellement, après 34 semaines de grossesse, le risque du manque de surfactant se fait de moins en moins sentir chez les bébés.
Avant 34 semaines, le manque de surfactant peut être à l’origine d’une détresse respiratoire chez un bébé prématuré qu’on appelle aussi maladie des membranes hyalines. C’est pourquoi on peut donner une médication à la mère qui montre des signes de travail prématuré ou durant le travail lui‑même, si possible, pour permettre de compenser le manque de surfactant et agir sur l’ouverture des alvéoles au grand bénéfice du prématuré.
Il ne faut pas non plus se surprendre qu’un bébé prématuré ait des pauses respiratoires, des périodes d’apnée qu’on appelle dans notre langage. Ces périodes d’arrêts respiratoires font souvent très peur aux parents car le temps nous parait tellement long avant que le bébé reprenne finalement son air par lui‑même. On a l’impression qu’il est en arrêt respiratoire complet. Ces pauses peuvent facilement durer 10 secondes et plus, ce qui n’est pas rien quand on est à côté à le regarder et à attendre.
Le monitoring en place en tout temps pour les bébés prématurés en néonatalogie capture aussi le rythme respiratoire. Cette technologie permet aussi d’aviser le personnel, grâce à des alarmes, si la respiration du bébé semble aberrante. C’est rassurant n’est‑ce pas?
Au niveau cardiaque et sanguin :
Ayant un cerveau dont le développement reste à parfaire, il est prévisible qu’un bébé prématuré ait un rythme cardiaque qui peut être irrégulier. Il y a des décélérations cardiaques (diminution du rythme cardiaque) souvent inexpliquées, ce qui nécessite un monitorage presqu’en continu pour mieux surveiller cette dimension.
L’immaturité du système nerveux central est à la base du dérèglement du rythme cardiaque. Le temps permet d’acquérir de plus en plus de maturité et de stabilité pour cette fonction essentielle à la vie.
Au niveau des vaisseaux sanguins d’un bébé prématuré, surtout avant 34 semaines de grossesse, on remarque qu’ils sont plus fragiles et peuvent éclater plus facilement, ce qui est très préoccupant quand on pense à l’accouchement lui‑même. Les changements de la pression durant le travail et l’accouchement ainsi que la pression plus grande sur la vascularisation lors de la mise au monde peuvent être à l’origine d’hémorragies intracrâniennes. Elles peuvent se manifester dans les jours ou les semaines qui suivent la naissance du bébé. C’est pourquoi le personnel en place est toujours soucieux de reconnaître les signes de cet état pour pouvoir mieux intervenir.
Au niveau immunitaire :
Encore une fois, l’immaturité du bébé fait en sorte que sa capacité à se défendre contre les micro‑organismes de l’environnement est déficitaire et le prédispose à s’infecter plus facilement. L’hygiène et l’asepsie prendront une importance capitale lors des soins dispensés ou lors des contacts à un bébé de très grande prématurité.
Les infections le plus à redouter sont celles en lien avec le sang (la septicémie), les poumons (la pneumonie), les membranes méninges (la méningite) et les reins (souvent en infection urinaire).
Le lait maternel est un aliment très adapté au bébé prématuré au niveau nutritionnel mais aussi au niveau immunitaire avec les anticorps que la mère donne à son bébé via son lait. Vous comprenez que mettre le bébé au sein ou exprimer le lait pour lui donner ensuite sera une action très valorisée de la part des intervenants autour de vous.
Des vaccins peuvent être suggérés pour les grands prématurés pour aider à la fabrication d’anticorps afin de mieux se protéger. Par la suite, le calendrier vaccinal sera suivi avec l’âge chronologique du bébé. À 2 mois de vie, il aura des vaccins puis à 4 mois et ainsi de suite, peu importe qu’il soit né avant ou pas.
Au niveau des composantes du sang :
 Naturellement, lorsqu’un bébé vient au monde, on coupe le cordon ombilical qui le tenait lié à sa mère. Ce cordon lui a permis de recevoir, jusque-là, nutriments et oxygène en plus d’éliminer ses déchets.
Naturellement, lorsqu’un bébé vient au monde, on coupe le cordon ombilical qui le tenait lié à sa mère. Ce cordon lui a permis de recevoir, jusque-là, nutriments et oxygène en plus d’éliminer ses déchets.
Puis, vient le jour de la naissance où le bébé devra prendre ses nutriments autrement, par sa voie digestive. Après l’accouchement, il devra boire rapidement pour garder ses paramètres sanguins assez stables.
Il n’est pas surprenant de remarquer une baisse drastique de la glycémie (sucre du sang) quelques minutes après la naissance d’un prématuré. Souvent, un grand prématuré ne peut pas téter le sein de sa mère ni le biberon par manque de coordination entre téter, respirer et avaler.
Ce processus semble bien simple mais il est très complexe. Il demande une maturité plus importante, une force et de l’énergie que le très petit bébé prématuré n’a pas pour exercer cette activité. Le personnel nourrira le bébé autrement pour maintenir le plus possible l’équilibre des composantes de son sang nécessaire à sa bonne croissance. Des suppléments en fer, en calcium, en phosphore et autres peuvent être prescrits en plus par le médecin, puisque ces réserves se font habituellement dans le dernier trimestre de la grossesse pour un bébé in‑utéro.
Au niveau de son système digestif (estomac et intestin) :
Pour son estomac, on peut s’attendre à voir les symptômes typiques des reflux gastro-œsophagien compte tenu que la maturité du muscle à l’entrée de l’estomac est loin d’être acquise chez un grand prématuré.
Des mesures seront mises de l’avant dès le début de la vie d’un prématuré pour le rendre le plus confortable possible avec les reflux : position, quantité et sorte de lait et médication au besoin.
Pour son intestin, le bébé doit vivre encore une fois avec un système bien sensible et qui manque cruellement de maturité. Le microbiote intestinal d’un bébé prématuré est très différent de celui d’un bébé né à terme. La performance de sa fonction immunitaire, digestive et d’élimination s’en trouve de beaucoup diminuée.
L’intestin aura de la difficulté à absorber les nutriments. Il pourra aussi réagir fortement face à un agent présent sur ses parois (bactérie ou autres). L’élimination des déchets de l’organisme sera aussi plus difficile à expulser via des selles.
La complication sévère qu’il faut surveiller en néonatalogie au niveau intestinal d’un prématuré fait référence au diagnostic de l’entérocolite nécrosante du nouveau‑né. C’est une condition où l’on retrouve une inflammation importante de la muqueuse interne intestinale qui peut aller jusqu’à des lésions ou une perforation. Cet état peut, au départ, provoquer des vomissements, des diarrhées et des saignements importants.
Au niveau du foie :
Le foie d’un bébé prématuré est lui aussi immature et il n’arrive pas à faire entièrement le travail qu’on s’attend de lui.
Lorsqu’un bébé vient au monde, même à terme, il y a une destruction massive de globules rouges qu’il a en trop dans son sang vu sa petitesse. La dégradation de ces globules rouges libère un pigment jaune appelé la bilirubine.
Le foie d’un bébé naissant n’est pas en mesure de métaboliser, de transformer ce pigment facilement et il s’en suivra une accumulation dans le sang du bébé. Ce processus normal d’ajustement post-accouchement s’appelle la jaunisse physiologique du nouveau‑né.
L’intensité variera d’un bébé à l’autre. Les résidus de la bilirubine seront, le plus souvent, éliminés via les selles et aussi via la peau du bébé, lui donnant souvent une coloration jaunâtre que l’on appelle communément la jaunisse.
 Une jaunisse deviendra pathologique lorsque le taux de bilirubine dans le sang atteint un seuil trop élevé. Ce pigment peut alors traverser la barrière cérébrale et amener des séquelles neurologiques importantes au bébé. C’est pourquoi tous les bébés seront testés dans les jours qui suivent la naissance.
Une jaunisse deviendra pathologique lorsque le taux de bilirubine dans le sang atteint un seuil trop élevé. Ce pigment peut alors traverser la barrière cérébrale et amener des séquelles neurologiques importantes au bébé. C’est pourquoi tous les bébés seront testés dans les jours qui suivent la naissance.
Si la mesure est trop élevée, on gardera le bébé à l’hôpital pour le mettre sous photothérapie (les lampes de lumière) afin de diminuer au plus vite le seuil de bilirubine sanguin en favorisant son élimination par la peau grâce à la lumière.
Pour un bébé prématuré, on peut dire que la photothérapie est un traitement très utilisé et même doublement. On pourrait leur installer une lumière au‑dessus et une autre en‑dessous pour activer encore plus la dégradation et l’élimination de la bilirubine dans le sang et prévenir au plus vite les complications possibles.
Au niveau de la régulation de la température corporelle :
Encore une fois, la condition neurologique d’un bébé né avant terme ne permet pas souvent la stabilité de sa température corporelle. Il est habitué d’être à une certaine température dans l’utérus qui le garde bien au chaud. Après sa naissance, on tentera de le garder encore une fois, à la chaleur afin de favoriser au mieux la continuité de sa croissance et éviter, en même temps, le déploiement de son énergie à tenter de se réchauffer.
L’incubateur des unités de néonatalogie permet à sa façon de garder le niveau de chaleur et d’humidité stable pour le bébé, jusqu’à ce qu’il n’en ait plus besoin.
De plus, les bébés prématurés naissent souvent très maigres et sans tissus graisseux sous‑cutané, puisque ceux‑ci s’accumulent normalement davantage dans les dernières semaines de la grossesse.
J’espère que ces explications vous dressent un portrait assez général des fonctions vitales d’un bébé prématuré. Maintenant, comment ce bébé pourra‑t‑il être nourri s’il naît à 28 semaines de grossesse par exemple?
Pour continuer la lecture, rendez-vous à Prématurité et allaitement.